糖尿病網膜症とは
糖尿病の影響により網膜の血管が損傷することで、視力低下や目のかすみを引き起こし、最悪の場合失明に至る疾患です。
日本における中途失明原因としては、緑内障に次いで2番目に多いのが糖尿病網膜症です。
糖尿病網膜症は、糖尿病を発症してから数年から10年以上経過して現れることが多く、血糖値のコントロールの悪い方、糖尿病の罹患期間が長い方ほど発症リスクが高いとされています。
糖尿病網膜症の症状
【初期】
単純糖尿病網膜症
この段階では、ほとんど自覚症状がないことが多く、視力に影響がないケースも少なくありません。
高血糖により網膜の毛細血管の血流が悪化します。
その結果、小さな点状出血や白斑が見られることがあります。
【中期】
増殖前糖尿病網膜症
点状出血や白斑が増加する段階です。網膜の毛細血管の血流が滞り、酸素の供給が行き渡らなくなり始めます。
この段階は危険な状態ですが、視力に影響が出ないケースも少なくありません。
【末期】
増殖糖尿病網膜症
毛細血管が閉塞し、不足した酸素を補うため、網膜から新生血管が伸び始めます。
しかし、新生血管は脆弱であるため、破れて出血を起こします。
出血が眼球中央の硝子体にまで及ぶと、視力低下や、虫が飛んでいるように見える飛蚊症などの症状が現れます。
さらに進行すると、緑内障や網膜剥離を引き起こすこともあります。
糖尿病がなぜ糖尿病網膜症を引き起こす?
 糖尿病で血糖値が高い状態が続くと、血液が固まりやすくなります。
糖尿病で血糖値が高い状態が続くと、血液が固まりやすくなります。
これにより毛細血管の閉塞や血流の悪化が、細い血管の変形や閉塞を引き起こし、眼底出血のリスクが高まります(:単純型糖尿病網膜症)。
そして網膜への酸素供給が不足し、血流が悪化します。この時点でレーザー治療が必要となります(:前増殖型糖尿病網膜症)。
次段階では、脆弱な新生血管が発生し、これが破裂や出血をきたすと硝子体出血が起こり、視力低下を招きます(:増殖型糖尿病網膜症)。
この段階では手術が必要となり、放置すると緑内障や網膜剝離を生じ、失明に至ります。
糖尿病網膜症の検査
視力検査
一定の距離から片眼ずつ視力を測定します。
眼底検査
瞳孔から光を当てて、網膜を直接観察します。
これにより、網膜の血管の状態や出血の有無、黄斑の浮腫などを確認できます。
光干渉断層計(OCT)
網膜の層構造を断面的に詳しく観察する検査を行います。
この検査により、患者様の黄斑の浮腫の状態を正確に把握することができます。
蛍光眼圧造影
造影剤を用いて、網膜の血流の状態、新生血管の有無などを評価します。
稀に吐き気や嘔吐、アレルギー反応などの副作用が現れることがあります。
OCTアンギオグラフィー
(光干渉断層血管撮影)
OCTアンギオグラフィー(光干渉断層血管撮影)は、造影剤を使用せずに網膜血管の詳しい観察が可能です。
糖尿病網膜症の治療方法
糖尿病網膜症の治療は、病状の進行度合いに応じて決定します。
血糖コントロール
初期の段階では血糖コントロールが最も重要で、良好な血糖値を維持することで、進行を抑制できます。
糖尿病網膜症に対する治療を行っても、その根本原因である糖尿病自体の改善をしない限り、網膜症の病態が安定しませんので、血糖コントロールは不可欠となります。
レーザー光凝固術
病状が進行した場合には、レーザー光凝固術を行います。
これは網膜にレーザーを照射し、新生血管の発生を予防する目的で行われます。
点眼麻酔後、5~10分程度で終了し、複数回の治療が必要となる場合もあります。
レーザー光凝固術は、失明を予防するために非常に重要な治療法です。
硝子体注射
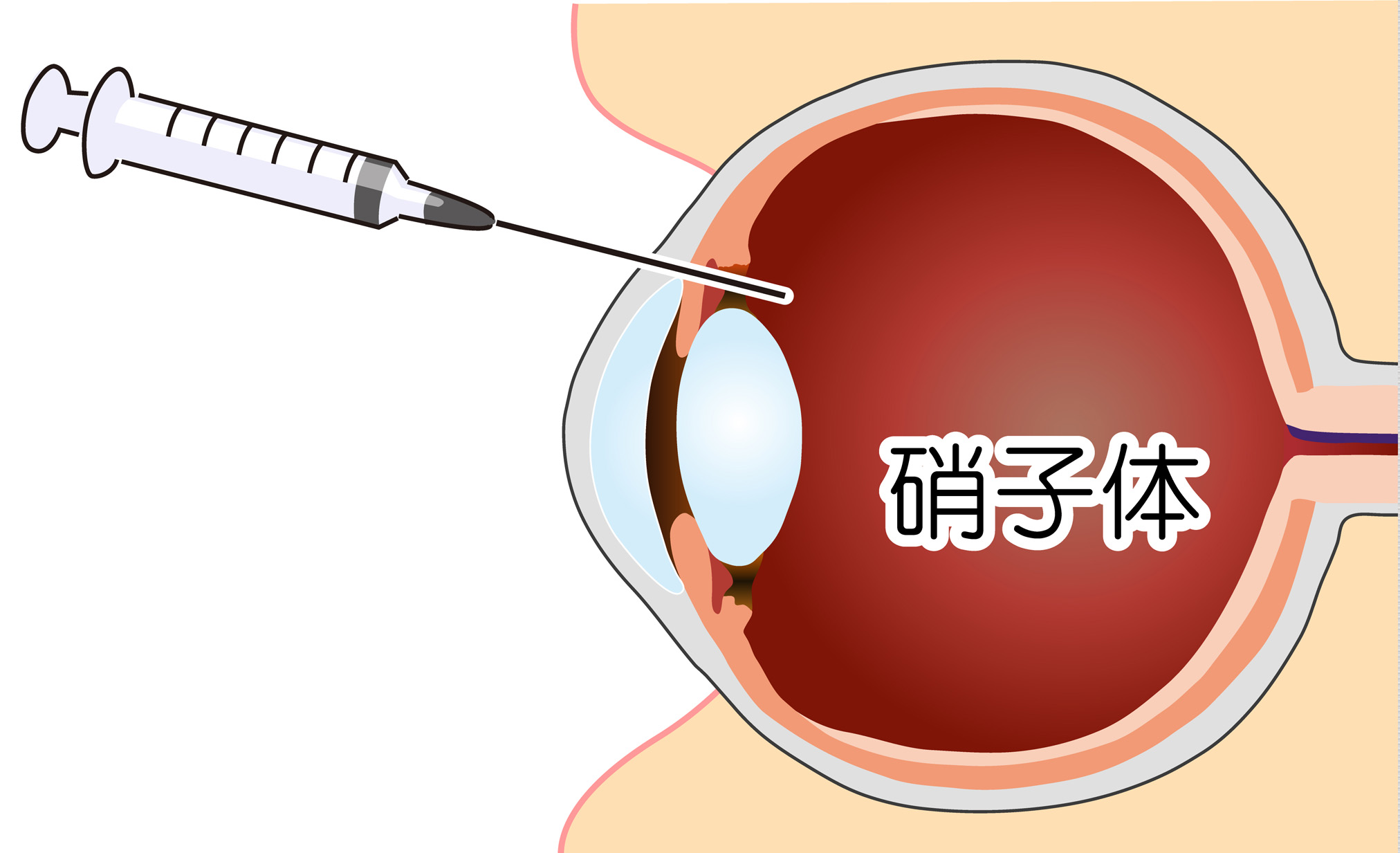 硝子体注射は、糖尿病黄斑症浮腫に対し行われる治療です。
硝子体注射は、糖尿病黄斑症浮腫に対し行われる治療です。
注射によって薬剤を投与することで血管を強化し、出血やむくみを抑制します。
治療は、目を消毒した後、細い針を用いて白目に注射を行います。点眼麻酔を使用するため、痛みはほとんどありません。
多くの場合、繰り返して投与が必要となりますが、頻度や回数は様々です。
硝子体手術
硝子体出血・網膜剥離による視力低下をきたした場合には、硝子体手術を行います。






