緑内障とは
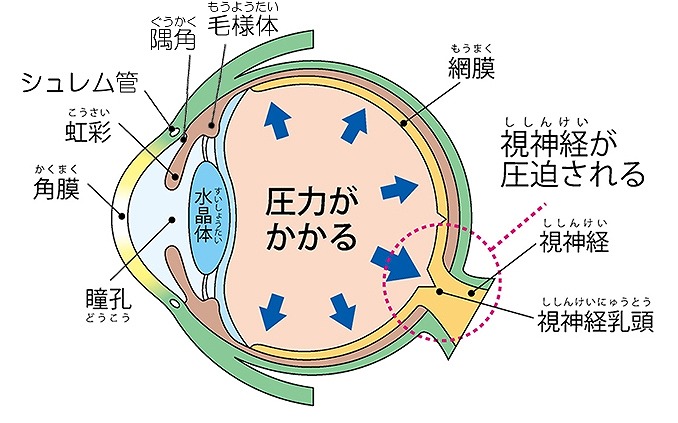 緑内障は、眼圧上昇により視神経が損傷し視野が狭くなる病気で、日本における中途失明原因の第1位です。
緑内障は、眼圧上昇により視神経が損傷し視野が狭くなる病気で、日本における中途失明原因の第1位です。
加齢とともに進行し、40歳以上では約20人に1人、60歳以上では約10人に1人が発症すると言われています。
特に強度近視の方や、親族に緑内障の既往がある方は発症リスクが高いため注意が必要です。
しかし、初期にはほとんど自覚症状がないため、発症者の約8割が気づいていないと考えられています。
早期発見が重要であるため、40歳を過ぎたら年1回程度の検診が推奨されています。
緑内障の症状
 初期にはほとんど症状がありませんが、進行すると視野欠損などの異常が生じます。また、急速に視力が低下するケースもあります。
初期にはほとんど症状がありませんが、進行すると視野欠損などの異常が生じます。また、急速に視力が低下するケースもあります。
緑内障の原因
緑内障の原因は、明確には解明されていません。
加齢や眼圧の上昇が一因と考えられていますが、若年層の発症や、低眼圧での発症例もあるため、これらのみが原因とは断定できません。
他にも、遺伝、強度近視、糖尿病、高血圧や低血圧、睡眠時無呼吸症候群などが緑内障の発症要因とされています。
緑内障になりやすい人って?
緑内障は以前高齢者の病気と考えられていましたが、現在では誰にでも起こりうることが分かっています。特にリスクが高いのは以下の方々です。
- 40歳以上の方
- 高血圧・低血圧の方
- 糖尿病の方
- 睡眠時無呼吸症候群の方
- 強度近視のある方
- 緑内障の近親者がいる方
症状がなくても、40歳以上の方は年1回、それ以下の方も2年に1回は眼科検査を受けましょう。
緑内障の種類
原発緑内障
原発緑内障は、原因が特定できないまま緑内障の症状が現れるタイプです。
一般的に緑内障と呼ばれるのはこの種類で、過半数を占めます。原発緑内障はさらに、開放隅角緑内障と閉塞隅角緑内障に分類されます。
開放隅角緑内障
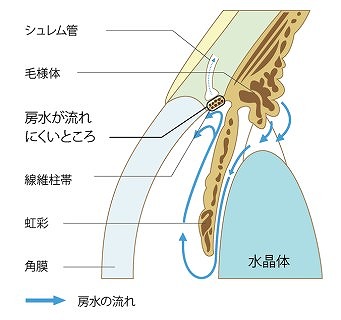 開放隅角緑内障は、房水を排出する隅角より先の部分が閉塞することで房水排出が滞り、眼圧が上昇して視神経が障害される種類です。
開放隅角緑内障は、房水を排出する隅角より先の部分が閉塞することで房水排出が滞り、眼圧が上昇して視神経が障害される種類です。
房水が眼球を満たし循環することで眼圧は一定に保たれていますが、排出が滞ると房水が溜まり、眼圧上昇につながります。
緑内障の中で最も多く、症状がゆっくり進行するのが特徴です。
眼圧が正常値(10〜20mmHg)範囲内でも発症する正常眼圧緑内障も、開放隅角緑内障に含まれます。
視神経が耐えられる眼圧には個人差があり、正常値を超える眼圧でも緑内障を発症しないケースもあります。
正常眼圧緑内障は若年層の発症率が上昇しているため、40代未満でも注意が必要です。
緑内障のリスク要因がある患者様は、定期的な検査をおすすめします。
閉塞隅角緑内障
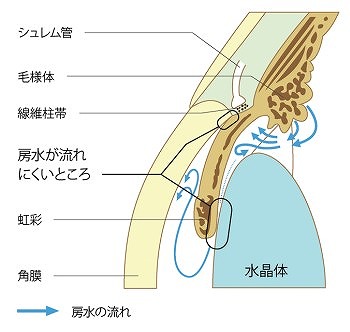 閉塞隅角緑内障は、隅角が狭窄または閉塞し、房水が排出されずに眼圧が上昇する状態です。
閉塞隅角緑内障は、隅角が狭窄または閉塞し、房水が排出されずに眼圧が上昇する状態です。
これには慢性と急性があり、慢性は症状が緩やかに進行しますが、急性変化には注意が必要です。
急性緑内障は、眼圧が急激に上昇(40〜80mmHg)し、激しい目の痛み、充血、かすみ目、頭痛、吐き気、嘔吐などの症状を伴います。
頭痛や吐き気といった目の症状以外は、他の疾患と混同され、急性緑内障発作が見逃されることもあります。
治療が遅れると、短期間で視力を失う可能性があるため、目の痛みがある場合は必ず医師に伝えてください。
急性緑内障発作の治療は、点眼薬や点滴で急激に上昇した眼圧をまず下げ、その後、再発防止のためにレーザー治療や手術を行うこともあります。
急性緑内障は、一刻も早く眼圧を下げる治療が必要です。
目に前兆がある場合は、直ちに受診してください。
続発緑内障
糖尿病、極端な高血圧・低血圧、他の目の疾患、術後、外傷、ステロイド薬の使用など、緑内障の原因が判明しており、眼圧上昇につながる場合は続発緑内障に分類されます。
原発緑内障と比較すると割合は少ないですが、リスク因子がある方は注意が必要です。
外傷性の緑内障は、受傷直後に症状が現れることもありますが、傷が治癒した後も数ヶ月から数年後に発症するケースがあります。
眼球や目の近くに傷を受けた場合は、速やかに受診し、定期的な検診が必要か確認しましょう。
緑内障の検査
緑内障にはいくつかの必要な検査があり、これらによって種類や進行度を診断し、治療開始後は効果を判断します。
痛みを伴う検査はありません。
緑内障の診断には、眼圧検査、眼底検査、視野検査などが必要です。
初期に自覚症状がほとんどない緑内障では、病気の早期発見のために検査が非常に重要です。
また、病気発見後も、進行度や治療効果を確認するために定期的な検査が必要となります。
緑内障の治療方法
薬物療法
点眼薬が主な治療法ですが、効果が不十分な場合は内服薬を併用することがあります。
これらの薬剤は病状の進行を抑制する目的であり、完治は難しいとされています。
視野欠損が少ない初期段階では点眼薬で経過を観察しますが、欠損の進行度合いや視神経の障害度によっては外科的手術が必要となる場合があります。
レーザー治療
 レーザー手術には、主にレーザー線維柱帯形成術とレーザー虹彩切開術があります。
レーザー手術には、主にレーザー線維柱帯形成術とレーザー虹彩切開術があります。
レーザー線維柱帯形成術は、房水(目の中の水)の出口である線維柱帯にレーザーを照射し、その熱凝固により房水流出抵抗を減少させ、眼圧下降を図る術式です。
近年、術後合併症が少なく反復治療が可能なSLTレーザー選択的線維柱帯形成術が開発されました。
レーザー虹彩切開術は、点眼麻酔後、専用コンタクトレンズを装着し、虹彩(瞳の茶色の部分)に小さな穴を開けて房水のバイパスを形成します。
いずれのレーザー治療も房水の流れを改善し、眼圧下降を目的としています。







 薬物療法で効果不十分な場合、手術を行います。
薬物療法で効果不十分な場合、手術を行います。